Evidenze scientifiche, linee guida operative e distinzione tra peeling spontaneo e iatrogeno
ABSTRACT
Il peeling della membrana limitante interna (MLI/ILM) durante la vitrectomia è una tecnica ampiamente utilizzata ma controversa. Le evidenze più robuste mostrano che il peeling può ridurre la recidiva delle membrane epiretiniche e migliorare la chiusura del foro maculare, ma al prezzo di un rischio non trascurabile di microscotomi, riduzione della sensibilità retinica, DONFL e disturbi visivi persistenti. In questo articolo vengono integrati due temi strettamente collegati: da un lato le indicazioni corrette al peeling MLI nella pratica chirurgica moderna; dall’altro la distinzione tra peeling spontaneo pre-operatorio della MLI, secondario alla contrazione della membrana epiretinica, e peeling iatrogeno intraoperatorio. Ne deriva una proposta pratica: approccio selettivo, minima estensione necessaria, colorazione sistematica dopo rimozione ERM, forte attenzione al consenso informato e documentazione fotografica/OCT.
1. INTRODUZIONE
La MLI rappresenta la lamina basale delle cellule di Müller e costituisce il più interno piano di interfaccia tra vitreo e retina. Il suo peeling è diventato parte integrante di molta chirurgia maculare, soprattutto nel foro maculare e nella chirurgia delle membrane epiretiniche. Tuttavia, la crescente disponibilità di OCT en-face, microperimetria e studi randomizzati ha evidenziato che la sola acuità visiva non descrive adeguatamente l’esito funzionale del paziente.
Nella pratica clinica, il problema maggiore non è solo stabilire se il peeling MLI “funzioni”, ma capire in quali contesti il beneficio anatomico giustifichi il potenziale danno funzionale. Parallelamente, l’osservazione intraoperatoria di una MLI già arrotolata o già assente dopo rimozione della ERM impone di distinguere due meccanismi diversi: un distacco spontaneo pre-operatorio dovuto alla trazione cronica della membrana epiretinica e un’asportazione iatrogena durante la manovra chirurgica.
2. ANATOMIA E FISIOPATOLOGIA DEL DANNO DA PEELING
La MLI è una membrana sottilissima, composta in gran parte da collagene IV, laminina e fibronectina, e aderisce alla retina attraverso i processi terminali delle cellule di Müller. Per questo il peeling non è mai una manovra “neutra”: rimuovere la MLI significa inevitabilmente esercitare trazione sulla glia retinica interna.
- Trauma dei processi terminali delle cellule di Müller.
- Alterazioni microstrutturali dello strato delle fibre nervose retiniche.
- Comparsa di DONFL (dissociated optic nerve fiber layer).
- Riduzione della sensibilità retinica rilevabile con microperimetria.
- Possibili microscotomi e scotomi paracentrali/centrali persistenti.
La DONFL appare tipicamente come pattern “dimple-like” o “moth-eaten” all’OCT en-face. Non sempre si associa a una riduzione dell’acuità visiva centrale, ma può spiegare pazienti che riferiscono per mesi o anni una qualità visiva inferiore al previsto nonostante un visus apparentemente buono.
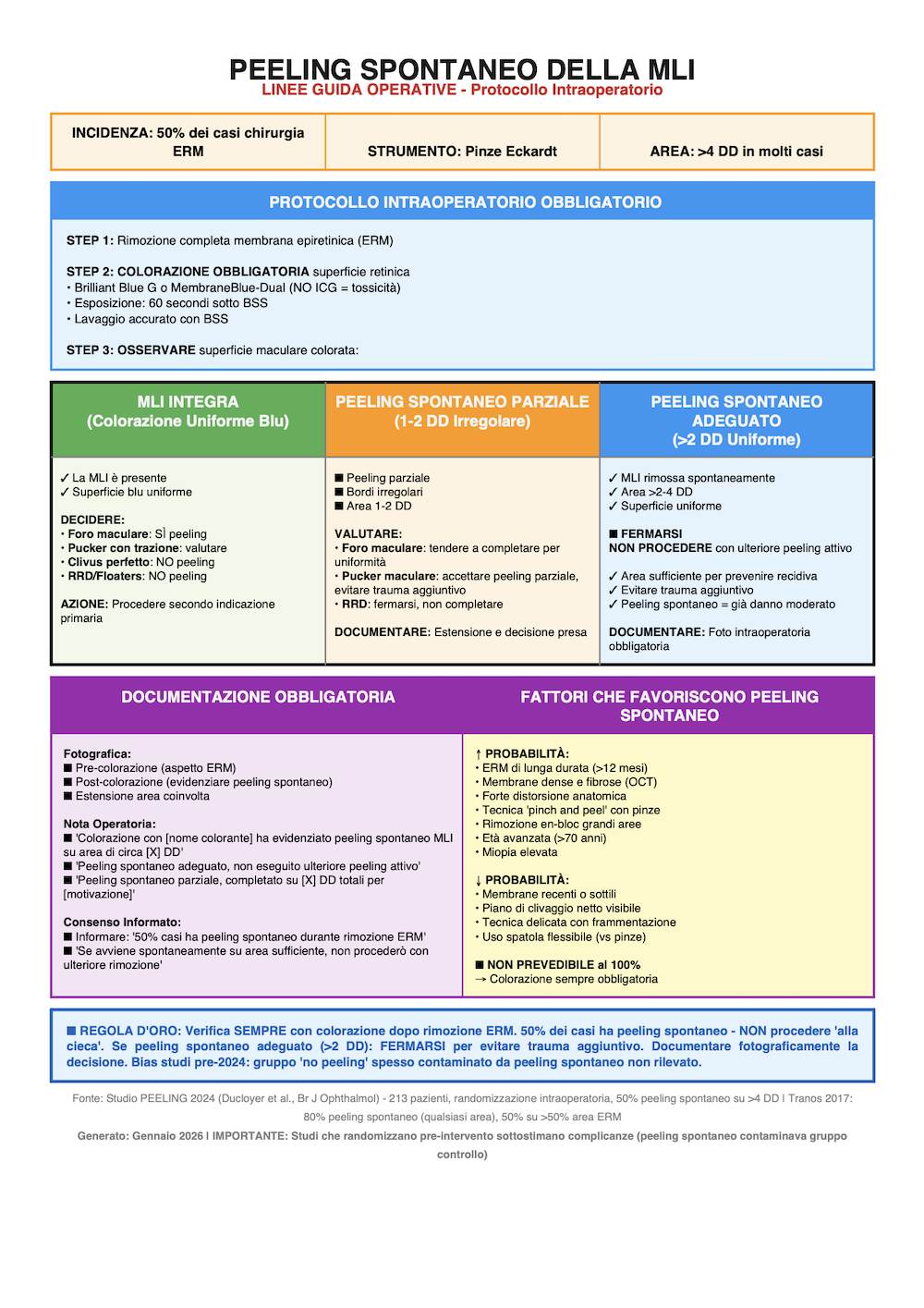
3. PEELING SPONTANEO PRE-OPERATORIO VS PEELING IATROGENO INTRAOPERATORIO
Questo è il punto clinico più importante del quesito. Quando, dopo rimozione della ERM e colorazione con Brilliant Blue, la MLI appare arrotolata su un lato, con un vero e proprio “rolled edge”, tale reperto è più coerente con un distacco spontaneo pre-operatorio della MLI causato dalla contrazione cronica della ERM, piuttosto che con una semplice rimozione iatrogena durante la manovra appena eseguita.
3.1 Tabella comparativa
| Caratteristica | Peeling spontaneo PRE-operatorio | Peeling iatrogeno INTRA-operatorio |
|---|---|---|
| Definizione | MLI già distaccata dalla retina prima dell’intervento per trazione cronica della ERM. | MLI rimossa involontariamente insieme alla ERM durante la chirurgia. |
| Timing | Prima dell’intervento. | Durante la manovra chirurgica. |
| Meccanismo | Contrazione tangenziale cronica; adesione ERM-MLI > adesione MLI-retina. | Trazione acuta da pinza/peeling sulla ERM con trascinamento della MLI. |
| Aspetto alla colorazione | Rolled edge, MLI arrotolata, area centrale non colorata o “nuda”. | Assenza diffusa/irregolare di colorazione, residui frammentari, aspetto moth-eaten. |
| Evidenza OCT pre-op | Possibili gap, banda iperriflettente separata, distacco focale. | Generalmente assente prima della chirurgia. |
| Responsabilità | Fenomeno naturale della malattia. | Evento tecnico noto della chirurgia. |
3.2 Interpretazione pratica del reperto “MLI arrotolata”
Se la superficie maculare, dopo rimozione della ERM, mostra un margine arrotolato ben visibile della MLI, ciò suggerisce che la membrana limitante interna fosse già stata sollevata dalla retina dalla trazione cronica della ERM. In altre parole, la tua osservazione intraoperatoria non descrive semplicemente “hai portato via anche la MLI”, ma un fenomeno biologicamente distinto: la ERM, fortemente adesa alla MLI, l’ha già staccata almeno in parte prima che inizi la tua manovra di peeling.
Questo non elimina la possibilità che durante la chirurgia si completi o si ampli il distacco della MLI; tuttavia il pattern del rolled edge e l’aspetto focalmente arrotolato sono molto più suggestivi di un pre-distacco spontaneo che di una semplice rimozione accidentale diffusa.
4. EVIDENZE SCIENTIFICHE DI ALTO LIVELLO
Lo studio randomizzato PEELING (Ducloyer et al., British Journal of Ophthalmology 2025) è oggi una delle fonti più importanti. Ha mostrato che, nella chirurgia della ERM, il peeling attivo della MLI riduce drasticamente la recidiva anatomica della ERM (0% vs 19,6%), ma si associa a più microscotomi, minore sensibilità retinica e recupero funzionale iniziale più lento.
- Più microscotomi nel gruppo con peeling attivo nel primo post-operatorio.
- Migliore sensibilità retinica nel gruppo senza peeling.
- Esito visivo finale spesso simile in termini di BCVA, ma non in qualità funzionale.
- DONFL più frequente con peeling attivo.
- Peeling spontaneo osservato frequentemente, circa nel 50% dei casi secondo la definizione dello studio.
Lo studio di Ripandelli et al. (Retina 2015) ha confermato, con microperimetria, una migliore e più rapida ripresa della sensibilità retinica nel gruppo senza peeling MLI nella chirurgia del pucker maculare. La meta-analisi di Chang et al. (PLoS ONE 2017) ha invece sottolineato che il vantaggio principale del peeling MLI nella ERM è soprattutto la riduzione della recidiva, mentre il guadagno visivo finale è incostante.
Per il distacco di retina regmatogeno macula-off primario non complicato, i dati disponibili mostrano che il peeling MLI può ridurre la formazione di ERM post-operatoria ma senza un chiaro vantaggio funzionale, e in alcuni studi con esiti visivi finali peggiori e maggiore thinning retinico interno.
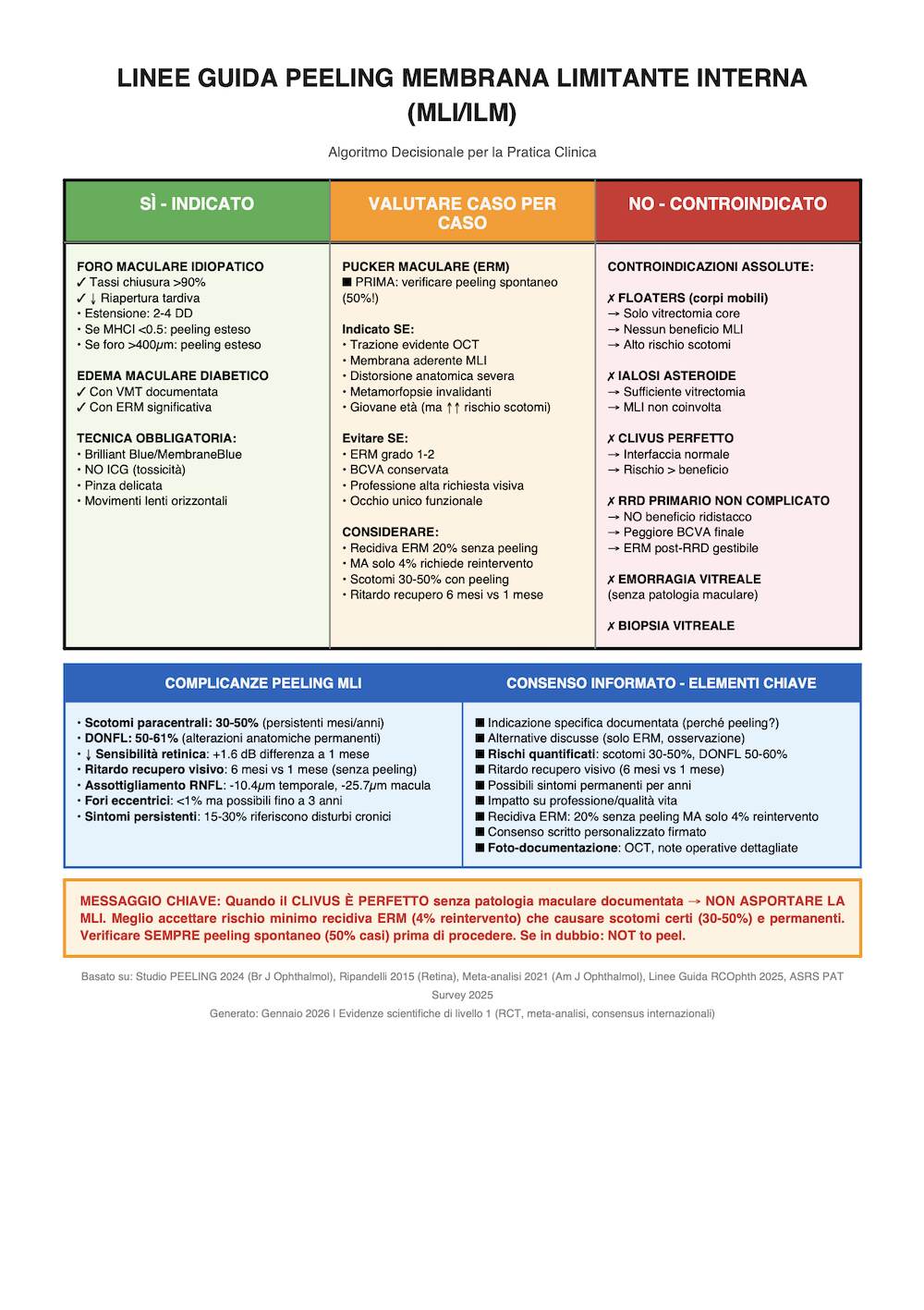
5. LINEE GUIDA OPERATIVE: QUANDO ASPORTARE E QUANDO NO
La sintesi delle linee guida internazionali e dell’opinione dei maggiori esperti porta a una posizione chiara: il peeling MLI non va considerato una manovra standard universale, ma una procedura selettiva dipendente dall’indicazione primaria.
| Indicazione clinica | Peeling MLI | Commento operativo |
|---|---|---|
| Foro maculare idiopatico | SÌ | Indicazione più solida; migliora il tasso di chiusura. Preferire estensione minima efficace. |
| Pucker maculare / ERM con trazione evidente | CASO PER CASO | Riduce la recidiva ma può peggiorare gli esiti microfunzionali. Valutare severità della trazione e presenza di peeling spontaneo. |
| ERM sottile con clivaggio buono e clivus “perfetto” | NO / prudenza | Se il piano è netto e la retina appare regolare, il beneficio aggiuntivo del peeling è dubbio. |
| Ialosi asteroide | NO | Patologia vitreale; peeling MLI non offre vantaggi maculari specifici. |
| Asportazione di corpi mobili / floaters | NO | Interfaccia maculare normale: solo rischio, nessun beneficio. |
| RRD primario non complicato | NO routinario | Può ridurre ERM ma non migliora chiaramente la funzione visiva finale. |
| Edema maculare diabetico con VMT | SELETTIVO | Solo se la componente trazionale è realmente documentata. |
6. RISCHIO DI SCOTOMA CENTRALE PERSISTENTE
Il punto più clinicamente rilevante è che il paziente può lamentare per lungo tempo un disturbo visivo qualitativo anche in presenza di acuità visiva soddisfacente. La letteratura più citata colloca il rischio di microscotomi/scotomi paracentrali in una quota non trascurabile di pazienti, spesso nell’ordine del 30-50% a seconda del metodo di rilevazione e del timing del follow-up.
- Microscotomi alla microperimetria.
- Riduzione della sensibilità retinica media.
- DONFL all’OCT en-face.
- Ritardo nel recupero funzionale nei primi mesi.
- Possibile persistenza di disturbi qualitativi anche a lungo termine.
Questo rischio diventa particolarmente rilevante sul piano clinico e medico-legale quando il peeling MLI viene eseguito in indicazioni deboli o assenti, come vitreolisi chirurgica per floaters o chirurgia dell’ialosi asteroide in assenza di patologia maculare.
7. ALGORITMO INTRAOPERATORIO PRATICO
- Rimuovere la ERM, se presente, con la tecnica più atraumatica possibile.
- Colorare sempre la superficie maculare dopo la rimozione della ERM, preferibilmente con Brilliant Blue o MembraneBlue-Dual.
- Valutare se la MLI è integra, parzialmente sollevata o già arrotolata (rolled edge).
- Se la MLI appare già arrotolata su un lato e l’area di distacco è sufficiente, considerarla un peeling spontaneo pre-operatorio e non aggiungere trauma inutile.
- Nel foro maculare, completare il peeling solo se necessario a ottenere una geometria uniforme e un risultato anatomico affidabile.
- Documentare sempre con fotografie e in nota operatoria lo status della MLI dopo la colorazione.
8. CONSENSO INFORMATO E RISCHIO MEDICO-LEGALE
Il rischio di contenzioso è concreto soprattutto in tre scenari: peeling MLI eseguito senza indicazione chiara, paziente non informato dei possibili scotomi persistenti, o documentazione insufficiente del razionale clinico e dell’assetto intraoperatorio.
Il consenso informato dovrebbe spiegare in modo semplice ma preciso: il beneficio atteso, le alternative, il rischio di microscotomi/scotomi, la possibilità di DONFL, il ritardo del recupero visivo, e il fatto che in alcuni casi la MLI può essere già staccata spontaneamente a causa della malattia, mentre in altri può staccarsi durante la rimozione della ERM come rischio tecnico noto.
- Documentare l’indicazione clinica con OCT pre-operatoria.
- Specificare in cartella se la MLI appariva già sollevata o arrotolata.
- Usare fotografie intraoperatorie quando possibile.
- Indicare il colorante usato ed evitare ICG salvo necessità specifiche e con tecniche di minimizzazione del rischio.
- Annotare l’estensione del peeling in diametri papillari.
9. CONCLUSIONI
Le evidenze disponibili supportano una strategia conservativa e selettiva. Nel foro maculare idiopatico il peeling MLI resta una manovra cardine. Nella ERM il beneficio principale è la riduzione della recidiva, ma va bilanciato con il rischio microfunzionale. Nelle indicazioni non maculari – come floaters e ialosi asteroide – il peeling MLI non trova giustificazione.
Dal punto di vista concettuale, il peeling spontaneo della MLI non deve essere confuso con il peeling iatrogeno. Se la MLI appare arrotolata alla colorazione blu, con aspetto focalmente sollevato e rolled edge, il fenomeno va interpretato soprattutto come espressione della trazione cronica della ERM e quindi come distacco pre-operatorio della MLI. Questa distinzione è rilevante non solo per la corretta lettura biologica del caso, ma anche per il comportamento intraoperatorio e per la tutela medico-legale del chirurgo.
10. MESSAGGI CHIAVE
- Il peeling MLI non deve essere routinario in ogni vitrectomia maculare.
- Nel foro maculare idiopatico il beneficio anatomico è forte.
- Nel pucker maculare la decisione va individualizzata.
- In floaters e ialosi asteroide il peeling MLI va evitato.
- Se il clivus è perfetto e non c’è patologia maculare, non conviene togliere la MLI.
- Una MLI arrotolata alla colorazione blu suggerisce peeling spontaneo pre-operatorio più che semplice asportazione accidentale.
- La colorazione post-ERM è fondamentale per capire cosa è successo davvero.
- Il consenso informato deve includere anche il rischio di scotomi persistenti e la distinzione tra fenomeni spontanei e iatrogeni.
BIBLIOGRAFIA SELEZIONATA
- Ducloyer JB, et al. Pros and cons of internal limiting membrane peeling during epiretinal membrane surgery: a randomised clinical trial with microperimetry (PEELING). Br J Ophthalmol. 2025.
- Ripandelli G, et al. Macular pucker: to peel or not to peel the internal limiting membrane? A microperimetric response. Retina. 2015.
- Chang WC, et al. Vitrectomy with or without internal limiting membrane peeling for idiopathic epiretinal membrane: a meta-analysis. PLoS ONE. 2017.
- Snead DRJ, Yates T. Pathological changes in the vitreoretinal junction 1: epiretinal membrane formation. Eye. 2008.
- Romano MR, et al. Retinal changes induced by epiretinal tangential forces. J Ophthalmol. 2015.
- Fung AT, et al. Epiretinal membrane: a review. Clin Exp Ophthalmol. 2021.
- Treumer F, et al. Association of preoperative OCT findings with persistence of the ILM during ERM surgery. PLoS ONE. 2013.
- Mori K, et al. The role of membrane-inner retina adhesion in predicting simultaneous ILM peeling during idiopathic ERM surgery. Eye. 2017.
- Arepalli S. Complications from macular peeling. Retinal Physician. 2022.
- Royal College of Ophthalmologists. Macular Holes Guidelines. 2025.
- Asia-Pacific Vitreo-Retina Society. Controversies, consensuses, and guidelines on macular hole surgery. 2025.
- AAO EyeNet Magazine. ILM Peeling in ERM Surgery: Pros and Cons. 2024.

