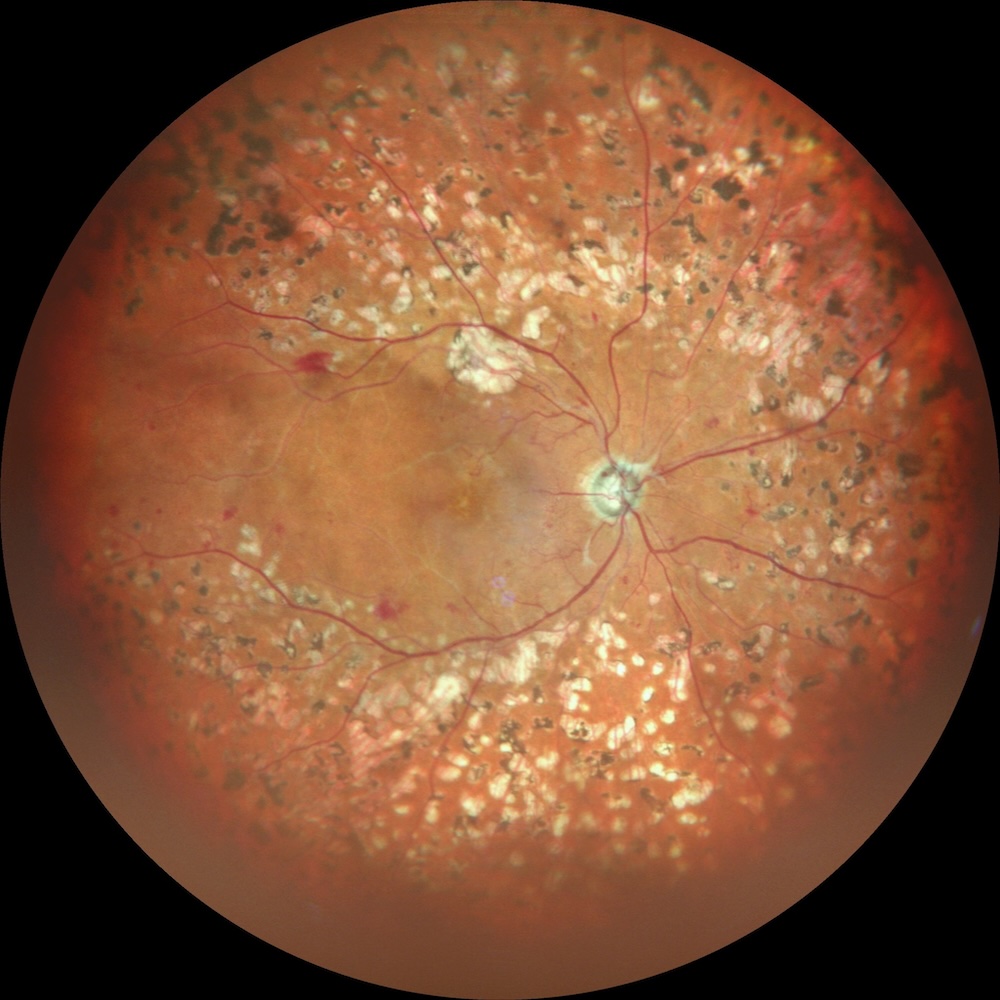
La retinopatia diabetica (RD) è la complicanza oculare più frequente del diabete mellito e rappresenta una delle cause principali di cecità nei paesi industrializzati. Secondo le stime più recenti dell’IDF Diabetes Atlas (2024), il diabete affligge oltre 589 milioni di persone nel mondo, rendendo la prevenzione e la cura delle complicanze retiniche una vera emergenza sanitaria globale. [1]
Classificazione: Dalla Forma Non Proliferante alla Proliferante
La retinopatia diabetica si evolve attraverso stadi di gravità crescente. È fondamentale distinguere tra la forma iniziale e quella avanzata (proliferante) per definire il corretto approccio terapeutico. La classificazione internazionale (ICDR) è la più utilizzata:
| Stadio |
Nome |
Caratteristiche Cliniche |
| 0 |
Assenza di Retinopatia |
Nessuna alterazione visibile al fondo oculare. |
| 1 |
RD Non Proliferante Lieve |
Presenza di soli microaneurismi. |
| 2 |
RD Non Proliferante Moderata |
Microaneurismi, microemorragie, essudati duri. |
| 3 |
RD Non Proliferante Severa |
Segni di ischemia retinica significativa, alto rischio di progressione. |
| 4 |
RD Proliferante (RDP) |
Crescita di neovasi anomali, alto rischio di emovitreo e distacco di retina. |
L’edema maculare diabetico (DME), ovvero l’accumulo di liquido nella parte centrale della retina (macula), è la principale causa di riduzione della vista nei pazienti diabetici e può manifestarsi in qualsiasi stadio della malattia. [3]
Diagnosi d’Eccellenza a Torino e Ivrea: Imaging Multimodale
Una diagnosi accurata e tempestiva rappresenta il pilastro fondamentale per preservare la vista. Presso il nostro centro di Torino, utilizziamo le più avanzate tecnologie diagnostiche per garantire ai pazienti la migliore qualità di cura. La diagnosi non è più solo una fotografia, ma un’analisi multimodale ad alta risoluzione.
Retinografia Ultra-Widefield (UWF) con Sistema Mirante
L’utilizzo del sistema Mirante di Nidek ha rivoluzionato lo screening e la diagnosi della retinopatia diabetica. A differenza dei sistemi tradizionali, l’imaging Ultra-Widefield (UWF) consente di visualizzare fino al 200° del fondo oculare (circa l’85% della superficie retinica) in un unico scatto. [1, 3] Questo è cruciale soprattutto nella forma proliferante, poiché permette di identificare neovasi e aree di ischemia nella periferia estrema della retina che altrimenti sfuggirebbero all’esame standard, consentendo un intervento precoce e mirato.
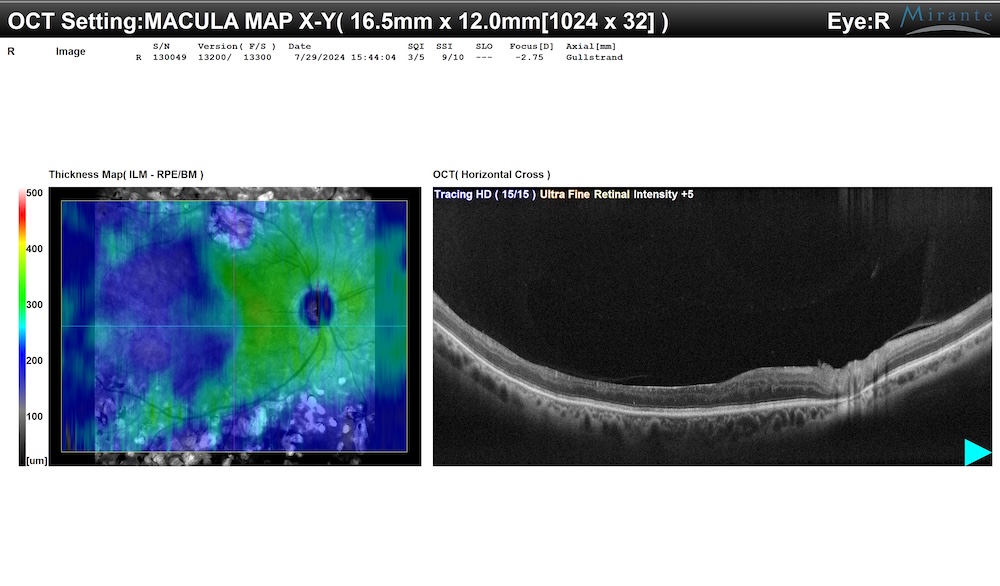
Tomografia a Coerenza Ottica (OCT): La Diagnosi Precoce che fa la Differenza
L’OCT (Tomografia a Coerenza Ottica) rappresenta uno degli strumenti più sofisticati e precisi per la diagnosi precoce della retinopatia diabetica. Questo esame non invasivo, paragonabile a una TAC della retina, fornisce immagini ad altissima risoluzione dei suoi strati microscopici, permettendo di identificare alterazioni anche nelle fasi più iniziali della malattia, quando il paziente è ancora completamente asintomatico.
L’OCT è l’esame di riferimento per diagnosticare e monitorare l’edema maculare diabetico, permettendoci di intervenire tempestivamente, prima che si verifichino danni irreversibili.
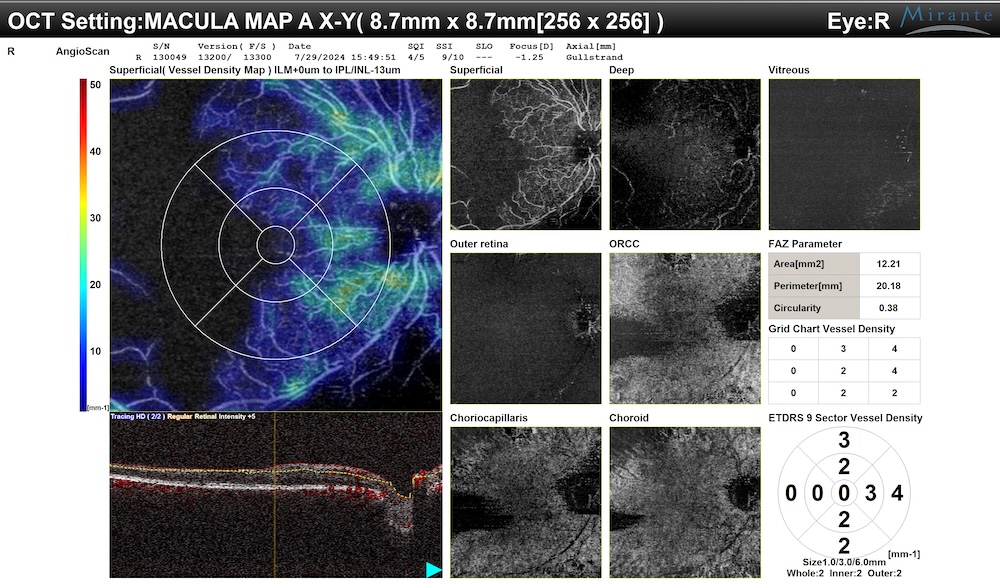
Angiografia OCT (OCTA) e Autofluorescenza (FAF)
- OCTA: Rappresenta una delle più recenti e importanti innovazioni diagnostiche. A differenza della fluorangiografia tradizionale, l’OCTA è totalmente non invasiva (non richiede l’iniezione di un colorante) e permette di visualizzare in dettaglio tridimensionale la rete di vasi sanguigni della retina, identificando precocemente le aree di sofferenza vascolare (ischemia) e le anomalie dei capillari. [6]
- FAF (Autofluorescenza del Fondo): Una tecnica non invasiva che valuta la vitalità dell’Epitelio Pigmentato Retinico (EPR), fondamentale per monitorare la salute della retina nel tempo e per cogliere alterazioni che altri esami potrebbero non evidenziare. [1]
Fluorangiografia Retinica (FAG)
Questo esame, che prevede l’iniezione di un colorante (fluoresceina) in una vena del braccio, rimane il gold standard per studiare la dinamica circolatoria della retina, identificare i punti di fuoriuscita di liquido e le aree ischemiche da trattare con il laser.
Trattamenti d’Eccellenza a Torino: Tecnologia Terapeutica d’Avanguardia
Grazie alla ricerca scientifica e all’investimento in tecnologie avanzate, oggi disponiamo di trattamenti straordinariamente efficaci. La scelta della terapia dipende dallo stadio della malattia e dalle caratteristiche del singolo paziente. Presso il nostro centro di Torino offriamo le più moderne opzioni terapeutiche.
1. Iniezioni Intravitreali con Aflibercept 8 mg (Eylea® HD): Il Cardine della Terapia
Le iniezioni intravitreali di farmaci anti-VEGF rappresentano la terapia di prima linea per l’edema maculare diabetico e per la retinopatia diabetica proliferante. Questi farmaci bloccano il “fattore di crescita vascolare endoteliale” (VEGF), una molecola che causa la fuoriuscita di liquido e la crescita di vasi anomali.
Aflibercept 8 mg (Eylea® HD) è la formulazione più recente e avanzata, approvata dall’EMA nel 2024. Grazie a una concentrazione quattro volte superiore alla dose standard, permette di estendere gli intervalli tra le iniezioni fino a 24 settimane (6 mesi) in pazienti selezionati. I trial clinici PHOTON, con follow-up a 96 settimane (pubblicati su The Lancet), hanno dimostrato che l’89% dei pazienti mantiene i risultati visivi con intervalli di 12 settimane o superiori, riducendo drasticamente il numero di sedute annue. [9, 10]
Nel nostro centro utilizziamo Eylea® 8 mg da oltre un anno, accumulando una significativa esperienza clinica con questo trattamento d’avanguardia. Eylea® 8 mg rappresenta un cardine essenziale nella terapia dell’edema maculare diabetico e della retinopatia diabetica proliferante, offrendo ai nostri pazienti i migliori risultati possibili con il minimo burden terapeutico.
2. Trattamenti Laser Avanzati: Tecnologia Iridex nel Nostro Centro
Il trattamento laser rappresenta un pilastro fondamentale nel trattamento della retinopatia diabetica. Nel nostro centro disponiamo della tecnologia laser più avanzata per garantire ai pazienti i migliori risultati con il minimo disagio.
Laser PASCAL (Pattern Scanning Laser) per Fotocoagulazione Panretinica
La fotocoagulazione panretinica (PRP) è un trattamento essenziale per la retinopatia diabetica proliferante. Nel nostro studio possediamo il sistema laser Iridex con tecnologia PASCAL, che rappresenta l’evoluzione più avanzata della fotocoagulazione laser tradizionale. Il sistema PASCAL utilizza una tecnologia di scansione a pattern che permette di applicare multipli spot laser in configurazioni geometriche predefinite in frazioni di secondo, garantendo una fotocoagulazione standardizzata con risultati ottimali e un comfort superiore per il paziente. [7]
Laser Micropulsato Giallo (577 nm) per Edema Maculare Diabetico
L’edema maculare diabetico è una delle principali cause di perdita visiva. Il laser micropulsato giallo a 577 nm rappresenta una tecnologia innovativa che, insieme alle iniezioni intravitreali, costituisce il cardine del trattamento dell’edema maculare nel nostro centro. Questo laser agisce in modalità “subthreshold”, cioè sotto la soglia del danno termico visibile, stimolando l’epitelio pigmentato retinico senza causare cicatrici o danni permanenti. [8]
3. Vitrectomia Mini-Invasiva 27 Gauge
Nei casi più avanzati, come in presenza di emorragie vitreali persistenti o di un distacco di retina trazionale (complicanze tipiche della forma proliferante), è necessario un intervento chirurgico. La vitrectomia è una procedura microchirurgica che consiste nella rimozione del corpo vitreo.
Presso il nostro centro eseguiamo la vitrectomia con tecnica mini-invasiva 27 Gauge, che utilizza micro-strumenti da 0,4 mm. Questa tecnica d’avanguardia offre numerosi vantaggi rispetto alla chirurgia tradizionale:
- Minore trauma chirurgico
- Recupero post-operatorio più rapido
- Minore infiammazione
- Nessuna necessità di suture nella maggior parte dei casi
Prevenzione: Il Ruolo Attivo del Paziente
Il paziente ha un ruolo attivo e insostituibile nella prevenzione. Mantenere un buon controllo della glicemia (emoglobina glicata HbA1c < 7%) e della pressione arteriosa riduce drasticamente il rischio di sviluppare la retinopatia e ne rallenta la progressione. È fondamentale:
- Eseguire controlli oculistici regolari: Annualmente per tutti i pazienti diabetici, o più frequentemente (ogni 3-6 mesi) se sono già presenti segni di retinopatia.
- Mantenere uno stile di vita sano: Dieta equilibrata, attività fisica regolare e cessazione del fumo.
- Collaborare con il proprio diabetologo: Per ottimizzare la terapia e il controllo metabolico.
Perché Scegliere il Dr. Bellone a Torino e Ivrea
La gestione ottimale della retinopatia diabetica richiede l’integrazione di competenza clinica d’eccellenza e tecnologie diagnostico-terapeutiche all’avanguardia. Affidarsi a un professionista con esperienza specifica e accesso alle più moderne tecnologie fa la differenza tra una diagnosi precoce e una tardiva, tra la prevenzione della cecità e una perdita visiva irreversibile.
Presso i nostri centri di Torino e Ivrea, offriamo:
- Imaging Multimodale di Ultima Generazione: Dal sistema Mirante UWF per la visione a 200° del fondo oculare, all’OCT ad alta risoluzione, all’Angiografia-OCT (OCTA) e alla Autofluorescenza (FAF), disponiamo degli strumenti più avanzati per una diagnosi precoce e accurata in ogni stadio della malattia.
- Trattamenti Laser d’Eccellenza: Utilizziamo il Laser Iridex con tecnologia PASCAL e il laser micropulsato giallo 577 nm, per trattamenti più efficaci, sicuri e confortevoli.
- Terapie Intravitreali Innovative: Abbiamo una vasta esperienza con i farmaci anti-VEGF di ultima generazione, inclusa la formulazione ad alta dose Eylea® 8 mg (approvata EMA 2024), per garantire la massima efficacia con il minor numero di iniezioni.
- Chirurgia Mini-Invasiva: Eseguiamo interventi di vitrectomia 27 Gauge, la tecnica più moderna e meno traumatica per i casi più complessi.
- Approccio Personalizzato: Ogni paziente viene seguito con un piano terapeutico su misura, basato sulle sue specifiche esigenze cliniche.
Domande Frequenti (FAQ)
1. Ho il diabete ma vedo bene, devo fare un controllo oculistico?
Sì, assolutamente. La retinopatia diabetica è asintomatica nelle fasi iniziali. Quando compaiono i sintomi, il danno può essere già avanzato. Lo screening annuale è fondamentale per tutti i diabetici.
2. La retinopatia diabetica porta sempre alla cecità?
No. Se diagnosticata precocemente e trattata con le terapie moderne, il rischio di cecità può essere ridotto di oltre il 90%. [4]
3. Qual è la differenza tra RD non proliferante e proliferante?
La forma proliferante è lo stadio avanzato in cui la retina, non ricevendo abbastanza ossigeno, genera nuovi vasi sanguigni anomali (neovascolarizzazione). Questi neovasi sono fragili e possono rompersi, causando gravi emorragie interne (emovitreo) e distacco di retina.
4. Le iniezioni intravitreali sono dolorose?
No. L’occhio viene anestetizzato con un collirio e l’iniezione è praticamente indolore. Si può avvertire una leggera sensazione di pressione che dura pochi secondi.
5. Le nuove iniezioni da 8 mg (Eylea® HD) sono sicure?
Sì. Gli studi PHOTON e PULSAR hanno confermato un profilo di sicurezza sovrapponibile alla dose standard, con il vantaggio di richiedere meno iniezioni nel lungo periodo. [9, 10]
6. Il trattamento laser danneggia la vista?
Le moderne tecnologie laser, come il PASCAL e il micropulsato, sono progettate per essere estremamente precise e sicure, minimizzando il danno ai tessuti sani circostanti e preservando la funzione visiva.
7. Ogni quanto devo fare un controllo se sono diabetico?
In assenza di retinopatia, un controllo annuale è sufficiente. In presenza di segni di malattia, la frequenza può passare a ogni 3-6 mesi, a seconda del giudizio dello specialista e dello stadio della retinopatia.
8. Dove posso prenotare una visita a Torino o Ivrea?
È possibile prenotare una visita specialistica per la retinopatia diabetica presso i nostri centri contattando direttamente la segreteria.
Conclusione: Non Perdere di Vista il Tuo Futuro
La retinopatia diabetica è una patologia seria, ma oggi abbiamo le armi per combatterla efficacemente. L’integrazione di tecnologie di imaging avanzate come il Mirante Ultra-Widefield e farmaci a lunga durata come Eylea® HD, abbinati a un monitoraggio costante e a trattamenti personalizzati, ci permette oggi di salvare la vista in casi che un tempo erano considerati senza speranza. Una diagnosi precoce rimane la chiave per preservare la vista e la qualità della vita. Se sei un paziente diabetico, non aspettare i sintomi: un controllo oculistico può salvarti la vista.
Per una valutazione completa con imaging multimodale di ultima generazione e per discutere le opzioni terapeutiche più adatte a te, prenota oggi stesso una visita specialistica presso i nostri centri di Torino o Ivrea.
Articoli Correlati
Approfondisci ulteriormente la tua conoscenza sulla retinopatia diabetica e sui disturbi visivi correlati con i nostri articoli specialistici:
L’aura visiva è un fenomeno neurologico transitorio caratterizzato da disturbi della vista come lampi di luce, linee a zig-zag o aree cieche. Scopri le differenze tra l’aura visiva benigna e i sintomi di patologie retiniche più serie, e quando è necessario consultare un oculista.
Leggi l’articolo →
Un innovativo studio condotto dall’ASL Torino 5 ha dimostrato l’efficacia dell’intelligenza artificiale (DAIRET) nello screening della retinopatia diabetica, con una sensibilità del 91,6% per le forme lievi e del 100% per quelle moderate. Scopri come funziona questa tecnologia e dove effettuare lo screening a Torino.
Leggi l’articolo →
Riferimenti Scientifici e Bibliografici
[1] IDF Diabetes Atlas, 11th Edition (2024). International Diabetes Federation. https://diabetesatlas.org/
[2] Regione Piemonte. (2023). Registro Regionale Diabete. https://servizi.regione.piemonte.it/catalogo/registro-regionale-diabetici-rrd
[3] Nidek Mirante UWF – Clinical Applications in Proliferative Diabetic Retinopathy (2024).
[4] Vujosevic, S., & Midena, E. (2016). Diabetic Retinopathy in Italy: Epidemiology Data and National Screening Programmes. Journal of Ophthalmology, 2016, 7314782. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5136623/
[5] EMA (European Medicines Agency) – Approval of Aflibercept 8 mg (Eylea HD) (2024). https://www.ema.europa.eu/
[6] Associazione Medici Diabetologi. (2025). Epidemiologia della Retinopatia Diabetica. JAMD. https://jamd.it/doi/epidemiologia-della-retinopatia-diabetica/
[7] Muqit, M. M. K., et al. (2013). PASCAL pattern scanning laser for diabetic retinopathy. Acta Ophthalmologica, 91(5), 484-485. https://onlinelibrary.wiley.com/doi/full/10.1111/aos.12086
[8] Scholz, P., et al. (2019). Subthreshold micropulse laser (577 nm) for diabetic macular edema. Der Ophthalmologe, 116(2), 124-130. https://link.springer.com/article/10.1007/s00347-018-0799-y
[9] Brown, D. M., et al. (2023). Aflibercept 8 mg for diabetic macular oedema (PHOTON): 48-week results of a randomised, double-masked, phase 2/3 trial. The Lancet, 402(10405), 855-866. https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(23)01583-X/fulltext
[10] PHOTON Trial Results – 96-week outcomes for Aflibercept 8 mg in DME. Ophthalmology (2025).
OCT
Angio OCT
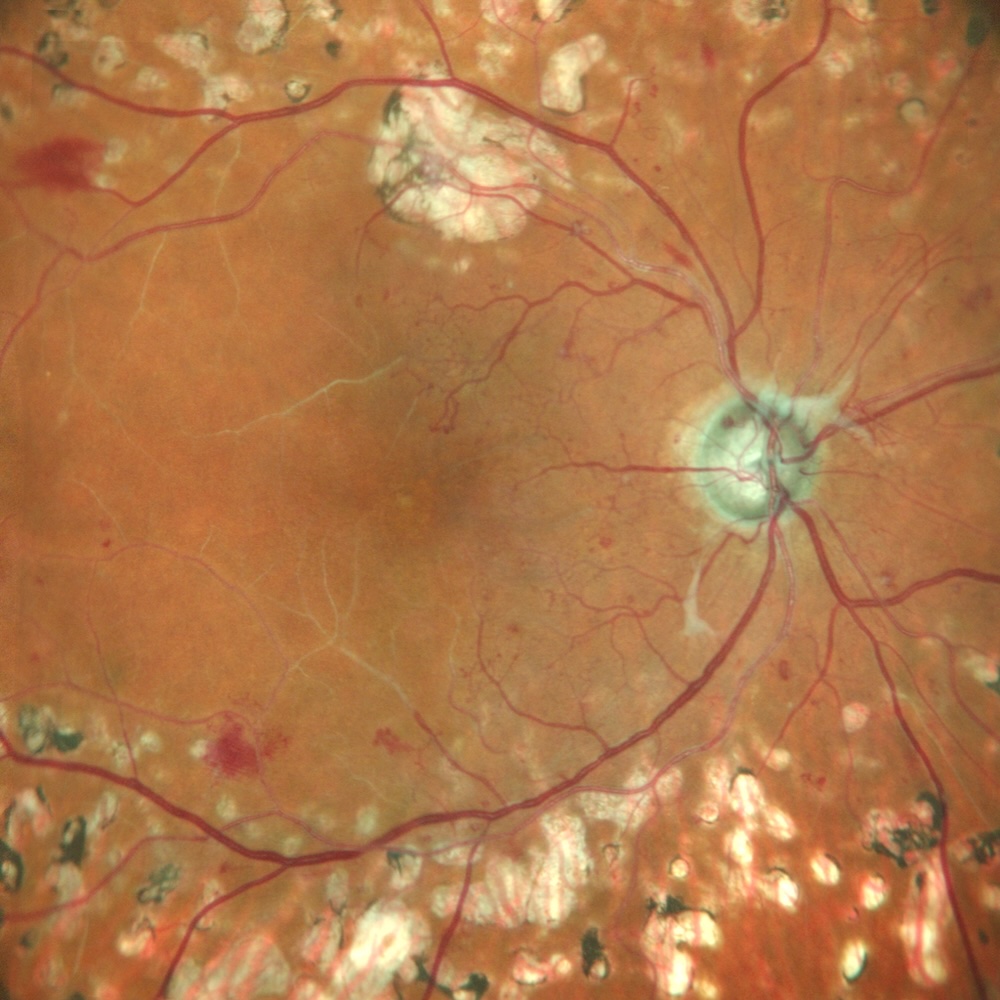
Retinografia centrale
Retinografia ampio campo