Abstract
Le drusen del nervo ottico (optic disc drusen, ODD) rappresentano una causa classica di pseudopapilledema e possono simulare, soprattutto nelle forme profonde o marginali, un edema vero della papilla. La diagnostica moderna richiede un approccio multimodale, nel quale OCT con imaging profondo, autofluorescenza, imaging in infrarosso e metodiche en face complementari consentono una più accurata definizione anatomica del reperto e della diagnosi differenziale con papilledema e PHOMS.
Si presenta il caso di una donna di 56 anni con reperto bilaterale di elevazione pseudopapillare. Il fundus a colori mostrava papille a profilo irregolare-lobulato con multipli corpi giallo-biancastri rifrangenti superficiali. L’autofluorescenza evidenziava foci iperautofluorescenti intensi, nodulari e confluenti sulla testa del nervo ottico e al margine papillare. L’infrarosso documentava irregolarità nodulari marginali, mentre il retro-mode forniva una resa pseudo-3D particolarmente dimostrativa del carattere multinodulare e multilobulato delle lesioni. L’OCT papillare e i tagli wide macula-papilla mostravano profilo papillare irregolare con shadowing posteriore e macula bilateralmente asciutta, con iniziale membrana epiretinica in OS e senza reperti suggestivi per trazione vitreomaculare clinicamente significativa.
Il quadro complessivo è fortemente compatibile con ODD superficiali bilaterali con coinvolgimento del margine papillare, in assenza di elementi iconografici convincenti per papilledema attivo. Una eventuale componente marginale tipo PHOMS non può essere esclusa del tutto sulle sole schermate summary, ma appare verosimilmente accessoria rispetto al nucleo drusenico del caso.
Parole chiave: drusen del nervo ottico; pseudopapilledema; PHOMS; autofluorescenza; infrarosso; retro-mode; OCT.
Introduzione
Le drusen del nervo ottico sono depositi acellulari calcifici localizzati tipicamente in una testa del nervo ottico congenitamente affollata, spesso anteriormente alla lamina cribrosa. Pur essendo state storicamente considerate un reperto relativamente benigno, oggi sono riconosciute come una condizione associata a difetti del campo visivo, alterazioni strutturali e microvascolari e, in alcuni casi, a complicanze vascolari quali NAION, occlusioni vascolari retiniche o emorragie peripapillari.
La principale rilevanza clinica delle ODD risiede nella diagnosi differenziale con il papilledema e con altre cause di pseudoelevazione del disco. Nella pratica contemporanea la sola oftalmoscopia non è sufficiente, soprattutto nelle forme profonde o marginali. Per questo motivo, le linee interpretative più recenti privilegiano un approccio multimodale comprendente OCT con imaging profondo, autofluorescenza, imaging in infrarosso e, quando opportuno, ecografia B-scan.
Un ulteriore elemento di complessità è rappresentato dai PHOMS (peripapillary hyperreflective ovoid mass-like structures), strutture ovoidali iperriflettenti peripapillari all’OCT che costituiscono un segno morfologico e non una diagnosi. I PHOMS possono coesistere con ODD oppure comparire in altre condizioni, incluso il papilledema, motivo per cui la distinzione tra drusen vere e lesioni marginali di tipo PHOMS richiede una lettura accurata dei B-scan e del contesto multimodale complessivo.
Caso clinico
Donna di 56 anni, sottoposta a studio multimodale del fondo oculare per reperto bilaterale di elevazione pseudopapillare. L’acquisizione è stata eseguita con piattaforma Mirante, comprendendo fundus a colori, autofluorescenza, imaging in infrarosso, retro-mode, OCT papilla e OCT maculare wide-field comprendente anche il margine del nervo ottico.
Fundus a colori
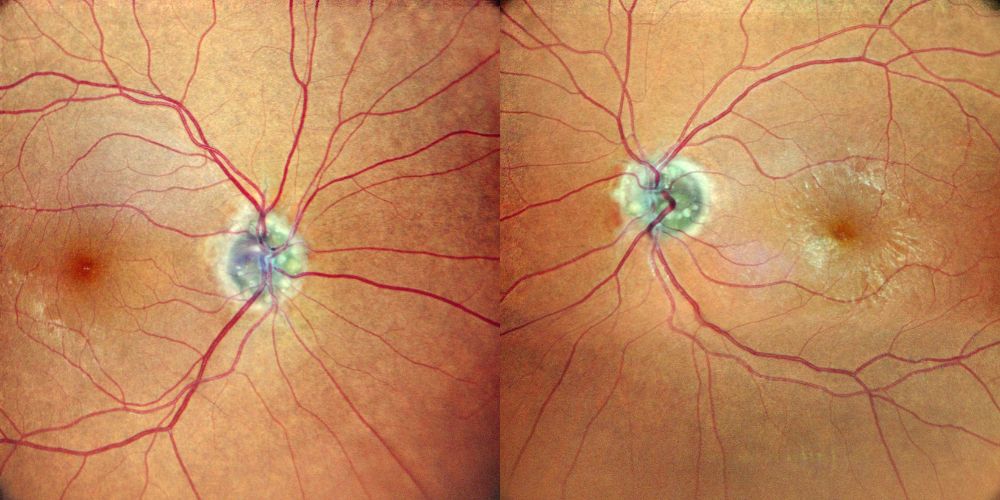
Le fotografie a colori mostrano bilateralmente papille ottiche pseudorilevate, a profilo irregolare, bozzuto e multilobulato, con multipli corpi giallo-biancastri rifrangenti visibili sulla testa del nervo ottico e lungo il margine papillare. La cup fisiologica è scarsamente apprezzabile. Non si osservano emorragie peripapillari, cotton wool spots, essudati duri o franca iperemia diffusa del disco, reperti che avrebbero sostenuto maggiormente un edema papillare attivo. Il pattern fotografico risulta pertanto fortemente suggestivo di drusen papillari superficiali bilaterali.
Figura 1. Fundus a colori. A sinistra, immagine compatibile con OS se non specchiata: papilla pseudorilevata con profilo irregolare-lobulato e multipli corpi giallo-biancastri rifrangenti superficiali. A destra, immagine compatibile con OD se non specchiata: aspetto ancora più marcatamente “lumpy-bumpy”, con numerosi corpi drusenici superficiali e irregolarità multilobulata del disco ottico, in assenza di segni tipici di edema papillare attivo.
Autofluorescenza del fundus
La FAF evidenzia in entrambi gli occhi molteplici foci iperautofluorescenti, intensi, nodulari, in parte confluenti e multilobulati, localizzati centralmente e al margine della papilla. Il segnale è particolarmente brillante e grossolano, compatibile con drusen superficiali visibili; tale aspetto contrasta con il pattern atteso nel papilledema, dove non si osservano tipicamente noduli iperautofluorescenti così ben definiti. Nell’occhio sinistro il carico lesionale appare leggermente più esteso e confluente.
Figura 2. Autofluorescenza del fundus. A sinistra, OD con multipli foci iperautofluorescenti intensi, nodulari e confluenti a carico della testa del nervo ottico, con interessamento del margine papillare. A destra, OS con foci iperautofluorescenti più numerosi e confluenti rispetto all’occhio controlaterale, a morfologia multilobulata e distribuzione centrale e marginale, compatibili con drusen papillari superficiali.
Imaging in infrarosso
L’IR/NIR mostra in entrambi gli occhi un disco centrale iporiflettente con alone peripapillare relativamente iperriflettente e soprattutto irregolarità nodulari del margine papillare, rappresentate da piccoli clumps/dots iperriflettenti superficiali e perimarginali. Nell’occhio sinistro il profilo appare più “lumpy-bumpy”, mentre nell’occhio destro si apprezza anche una sporgenza marginale inferiore a morfologia bubble-like. Il quadro IR è coerente con ODD superficiali e con coinvolgimento del bordo papillare.
Figura 3. Imaging in infrarosso. A sinistra, OD con disco centrale iporiflettente, alone peripapillare relativamente iperriflettente e piccoli noduli/clumps marginali e superficiali. A destra, OS con profilo papillare più irregolare e “lumpy”, con numerosi piccoli noduli marginali iperriflettenti suggestivi per coinvolgimento drusenico del bordo papillare.
Retro-mode
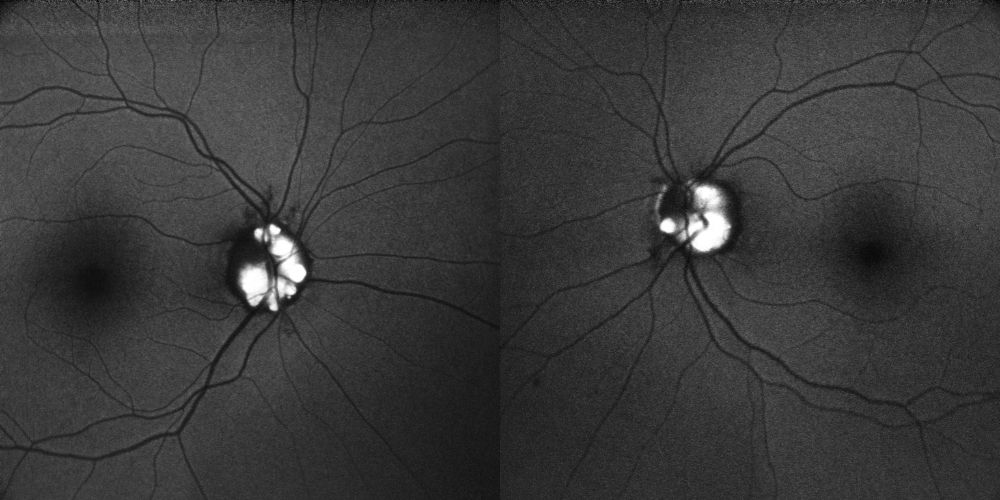
Il retro-mode documenta in maniera particolarmente dimostrativa la presenza di multipli noduli iperluminescenti, clustered, multilobulati, distribuiti sulla superficie del nervo ottico e in sede marginale, con evidente effetto di pseudo-rilievo/pseudo-3D. Una delle due immagini risulta particolarmente esplicativa per nitidezza e contrasto, mostrando il carattere multinodulare superficiale del caso in modo molto intuitivo. Il pattern complessivo è altamente suggestivo di visible optic disc drusen.
Figura 4. Retro-mode. A sinistra, immagine con marcato effetto pseudo-3D della testa del nervo ottico e presenza di multipli noduli iperluminescenti clustered e multilobulati sulla superficie papillare e al margine. A destra, immagine particolarmente dimostrativa per contrasto e nitidezza, con evidenza di numerose prominenze superficiali iperluminescenti compatibili con drusen papillari visibili. La lateralità delle due immagini retro-mode va confermata sull’export originale.
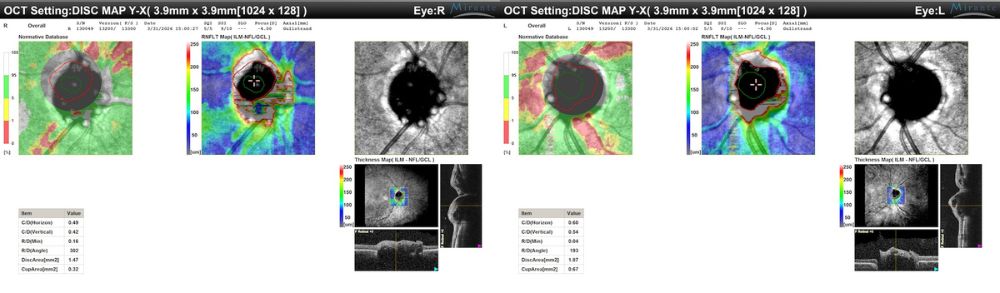
OCT papilla – report summary
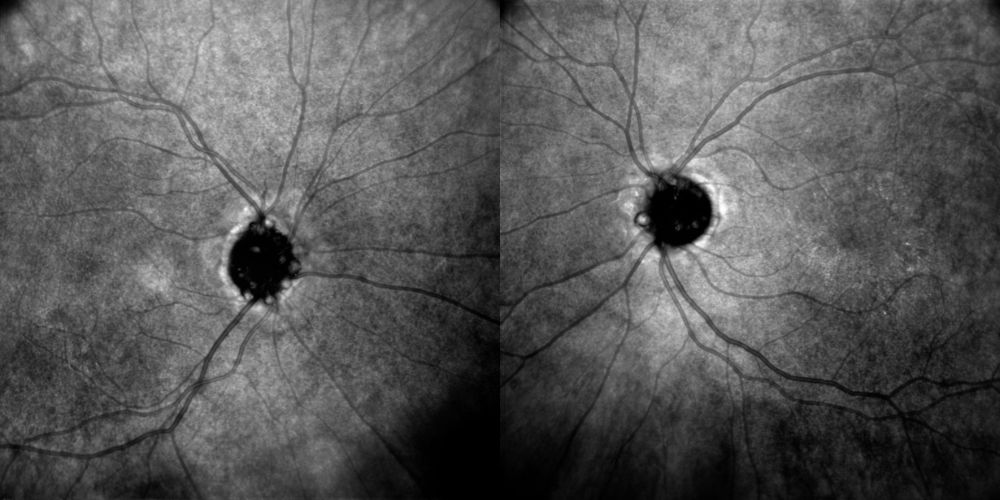
Le schermate riassuntive del disc map mostrano bilateralmente un profilo papillare prominente, irregolare e disomogeneo, con mappe RNFL/ILM-NFL-GCL di interpretazione prudente per possibili artefatti di segmentazione legati alla morfologia anomala del disco. Le miniature B-scan suggeriscono un contorno papillare non uniforme e bozzuto, più che un edema cupoliforme e diffuso. I valori geometrici estratti dal report appaiono secondari rispetto al dato morfologico, poiché il bordo discale irregolare può condizionare il tracciamento automatico.
Figura 5. OCT papilla – report summary. A sinistra, OD con profilo papillare prominente e irregolare e mappe di spessore di interpretazione prudente per possibili artefatti di segmentazione in papilla strutturalmente anomala. A destra, quadro analogo nell’OS, con profilo sopraelevato, disomogeneo e morfologicamente compatibile con pseudopapilledema dello spettro ODD/PHOMS.
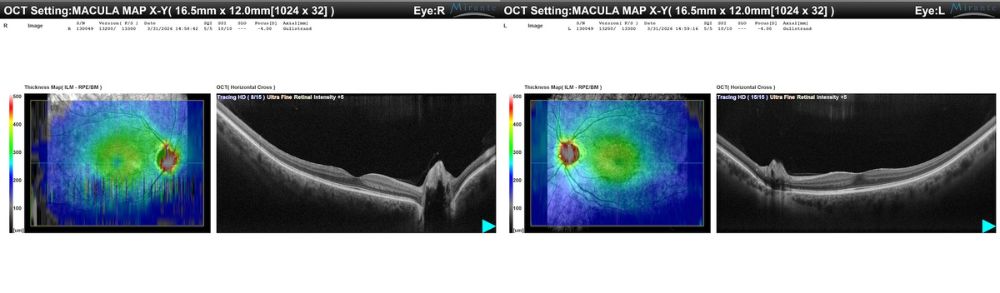
OCT wide-field macula-papilla
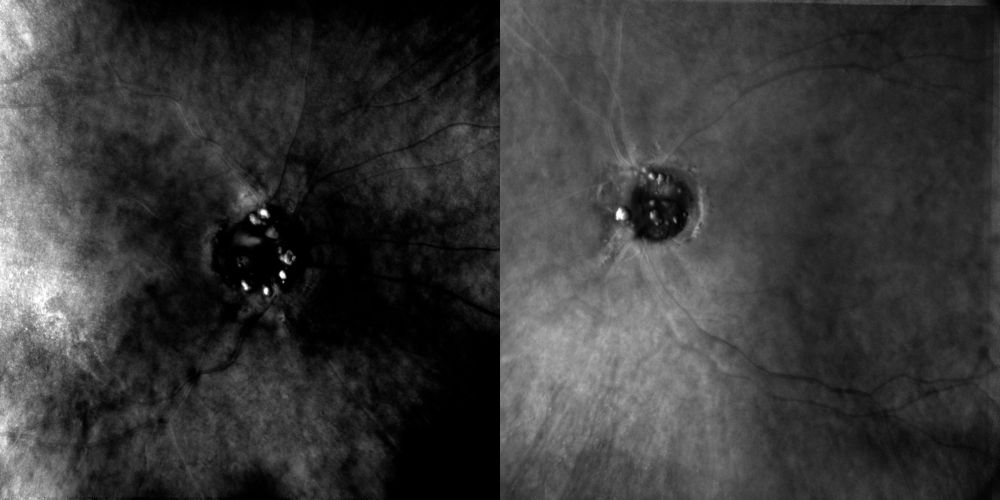
I tagli orizzontali wide-field comprendenti macula e papilla mostrano bilateralmente macula sostanzialmente conservata, senza cisti intraretiniche, schisi o fluido sottoretinico. Nell’occhio sinistro si apprezza una iniziale membrana epiretinica, senza evidenza di trazione vitreomaculare significativa; nell’occhio destro non si osservano chiari segni di membrana epiretinica clinicamente significativa. In prossimità del margine del nervo ottico si osserva invece un sollevamento focale irregolare e nodulare con shadowing posteriore, più marcato nell’occhio destro, reperto coerente con una lesione drusenica marginale piuttosto che con un edema papillare vero.
Figura 6. OCT wide-field macula-papilla. A sinistra, OD con macula asciutta e prominente elevazione nodulare del margine del nervo ottico, più evidente rispetto all’OS. A destra, OS con macula sostanzialmente conservata, iniziale membrana epiretinica senza significativa trazione associata e sollevamento focale irregolare del margine papillare con shadowing posteriore.
Discussione
Questo caso presenta un fenotipo multimodale altamente tipico di ODD superficiali bilaterali. Il fundus a colori documenta il reperto classico di disco “lumpy-bumpy” con corpi rifrangenti superficiali, la FAF dimostra la natura nodulare e intensamente autofluorescente delle lesioni, l’IR ne evidenzia la distribuzione marginale e superficiale, e il retro-mode offre una resa morfologica pseudo-3D particolarmente eloquente. La coerenza tra queste diverse modalità costituisce uno dei punti di forza del caso.
Dal punto di vista della diagnosi differenziale, il caso è molto più compatibile con pseudopapilledema che con papilledema vero. Manca infatti il corredo multimodale tipico dell’edema attivo: non vi sono segni fotografici come emorragie a fiamma o essudati cotonosi, la FAF non mostra un pattern diffuso ma piuttosto nodulare e grossolano, e i tagli OCT non suggeriscono un rigonfiamento peripapillare uniforme e regolare, bensì un rilievo focale, irregolare e con shadowing.
La letteratura moderna sottolinea come la semplice presenza di un rilievo marginale del disco non consenta automaticamente di parlare di drusen, poiché i PHOMS possono presentarsi come strutture ovoidali iperriflettenti peripapillari in numerose condizioni. Tuttavia, nel presente caso, la presenza di multipli noduli superficiali visibili a colori, intensamente iperautofluorescenti in FAF e fortemente dimostrati al retro-mode rende la componente drusenica il fulcro del quadro. Se una quota di PHOMS marginali fosse presente, essa verosimilmente rappresenterebbe una componente accessoria e non l’elemento dominante.
Il retro-mode merita una considerazione specifica. Sebbene non sostituisca l’OCT nella definizione anatomica profonda, in questo caso ha fornito una rappresentazione molto intuitiva della morfologia di superficie, della multilobulazione e della topografia dei noduli drusenici. Ciò è coerente con i dati più recenti che descrivono il retro-mode come strumento complementare particolarmente utile nelle ODD superficiali per valutarne distribuzione, localizzazione e dimensioni apparenti.
Le schermate OCT papillari e i tagli wide-field non sostituiscono comunque una vera analisi EDI/deep OCT frame-by-frame. La caratterizzazione definitiva delle eventuali componenti sepolte o marginali, così come la distinzione formale tra drusen vere e PHOMS, richiederebbe un protocollo dedicato con raster denso, scansioni radiali della papilla e revisione sistematica dei B-scan. Il caso resta tuttavia già fortemente dimostrativo anche in assenza di questa ulteriore acquisizione, grazie all’elevata concordanza multimodale.
Conclusioni
Il presente caso documenta in modo altamente dimostrativo una forma di drusen del nervo ottico bilaterali, prevalentemente superficiali e visibili, in una donna di 56 anni studiata con imaging multimodale su piattaforma Mirante.
La combinazione di fundus a colori, FAF, IR, retro-mode e OCT ha consentito una caratterizzazione ricca e coerente del fenotipo drusenico, mostrando come le diverse modalità si completino a vicenda: il colore e la FAF confermano la natura superficiale delle lesioni, l’IR e il retro-mode ne enfatizzano morfologia e distribuzione, mentre l’OCT supporta la natura pseudopapilledematosa del rilievo papillare.
Dal punto di vista clinico e didattico, il caso è particolarmente utile perché illustra bene la distinzione pratica fra ODD superficiali e papilledema, lasciando come unico punto di rifinitura la possibile presenza di una componente PHOMS marginale associata, da definire con B-scan EDI/deep dedicati se ritenuto necessario.
Bibliografia
1. Malmqvist L, Hamann S, Fraser CL, et al. Optic Nerve Head Drusen: An Update. Surv Ophthalmol. 2018;63(6):830-848. doi:10.1016/j.survophthal.2018.06.004.
2. Sibony PA, et al. Diagnosing Optic Disc Drusen in the Modern Imaging Era: A Practical Approach. J Neuroophthalmol. 2021;41(1):1-13. doi:10.1097/WNO.0000000000001227.
3. Dinescu A, Faur C, Dinescu B, Munteanu A, Sasu FG, Buleu AC, Stefanescu ID, Yan II, Munteanu M. A Systematic Review of Optic Disc Drusen in the Modern Imaging Era: Structure-Function Correlates, Diagnostic Performance, and NAION Co-Occurrence. Diagnostics (Basel). 2025;15(18):2414. doi:10.3390/diagnostics15182414.
4. Yan Y, Ludwig CA, Liao YJ. Multimodal Imaging Features of Optic Disc Drusen. Am J Ophthalmol. 2021;225:18-26. doi:10.1016/j.ajo.2020.12.023.
5. Tatham AJ, Medeiros FA, Weinreb RN. Assessment of Optic Nerve Head Drusen Using Enhanced Depth Imaging and Swept Source Optical Coherence Tomography. J Neuroophthalmol. 2014;34(2):198-205. doi:10.1097/WNO.0000000000000115.
6. López JM, et al. Retro-mode imaging for the diagnosis of optic disc drusen: a case series. Arch Soc Esp Oftalmol (Engl Ed). 2024;99(5):187-194. doi:10.1016/j.oftale.2024.02.001.

